Fælles for forskellige sygdomme er det nefrotiske syndrom et klinisk billede præget af:
- Tilstedeværelse af proteiner i urinen (proteinuri), som bliver skummende
- reduktion i mængden af proteiner i blodet (dysplotæmi med hypoalbuminæmi)
- udseende af generaliseret hævelse (ødem), først i ansigtet, og derefter udvidet til andre kropslige steder, såsom fødder, ankler og underliv
Ofte er de også til stede:
- Hyperlipidæmi (hovedsageligt stigning i total cholesterol eller endog triglyceridæmi)
- Hyperkoagulerbarhed af blodet: risiko for trombo-emboli
For at kunne tale om et nefrotisk syndrom skal tilstedeværelsen af proteiner i urinen have en glomerulær oprindelse, det vil sige et udtryk for en alvorlig ændring af permeabiliteten af den glomerulære kapillærvæg.
Den renale glomerulus og nyre fungerer
Nefronen er den funktionelle enhed af nyren, det er den mindste anatomiske formation, der er i stand til at udføre alle de funktioner, som orgelet er stedfortræder for. Hver af de to millioner nefroner, der er groft til stede i hver af de to nyrer, er opdelt i to komponenter:
- renal corpus eller malpinghi (glomerulus + bowmans kapsel): ansvarlig for filtrering
- rørsystem: ansvarlig for resorption og sekretion
der udfører tre grundlæggende processer:
- filtrering: Det finder sted i glomerulus, et højt specialiseret kapillarsystem, der tillader at alle de små molekyler i blodet passerer gennem kun modsætning af større proteiner og corpuskulære elementer (røde, hvide og thrombocytceller). De større proteiner passerer ikke gennem fysiske problemer, de mindre afvises af tilstedeværelsen af negative elektriske ladninger
- reabsorption og sekretion: de forekommer i det rørformede system med det formål at reabsorbere overflødigt filtrerede stoffer (fx glucose, som kroppen ikke har råd til at tabe med urin) og for at øge udskillelsen af de filtrerede i en utilstrækkelig
I nærvær af et nefrotisk syndrom er der tab af selektivitet af den glomerulære barriere, både hvad angår molekylær størrelse og elektrisk ladning: følgelig taber vigtige mængder protein med urin.
Symptomer
Ødem er det mest karakteristiske symptom og klinisk tegn på nefrotisk syndrom.
Subkutant og blødt, der oprindeligt er placeret i periorbitalområdet, især om morgenen, har ødemet tendens til at strække sig til andre områder, såsom fodenes dorsum, presakralområdet og underlivet eller generaliseres (anasarca) med ascites og pleural effusion og / eller perikardial. Udviklingen af ødem er mærkbar gennem den daglige vurdering af kropsvægt: jo mere dette øges, desto større er akkumuleringen af væsker i de interstitielle rum.
Tilstedeværelsen af skum i urinen er et tegn, der kan henføres til proteinuri. Mørke, tefarvede eller coca-cola uriner er typiske for nefritisk syndrom, en tilstand som ligner den forrige, men også karakteriseret ved urinforløb af røde blodlegemer.
Urinforløb af proteiner, især immunoglobuliner, kan associeres med en øget modtagelighed for infektioner. Patienten kan føle sig svag, asthenisk, som kun forekommer kachektisk i de mest alvorlige og i dag sjældne tilfælde.
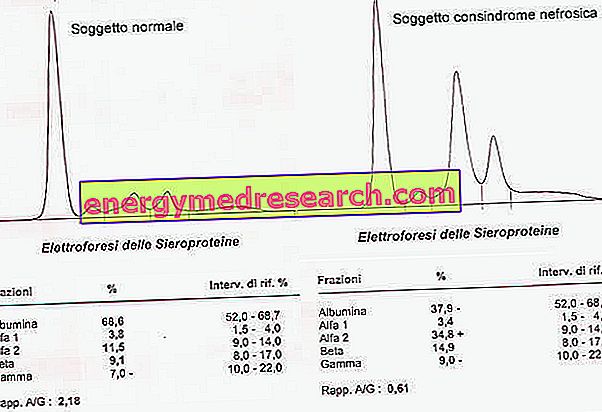
Serieproteinelektroforese viser, ud over albuminreduktion, en stigning i α2-globuliner og B-globuliner.
Årsager og klassificering
Afhængig af dets oprindelse er det nefrotiske syndrom først og fremmest skelnet mellem primær og sekundær; i det første tilfælde er det udtryk for nyresygdomme, i den anden af systemiske sygdomme eller som i hvert fald involverer andre organer udover nyrerne.
Primære eller primitive former for nefrotisk syndrom (diagnosen er histologisk og kræver derfor nyrebiopsi):
- Glomerulopati i minimal skade
- Membranøs glomerulonephritis
- Fokal segmentel glomerulosklerose
- Membranproliferativ glomerulonefritis
Sekundære former for nefrotisk syndrom:
- Metaboliske sygdomme: Diabetes Mellitus; amyloidose
- Immunsygdomme: systemisk lupus erythematosus; Schonlein-Henoch purpura, Polyarteritis nodosa, Sjogren's syndrom, Sarcoidose
- Neoplasmer: leukæmier, lymfomer, multiple myelom; Carcinomer (lunge, mave, tyktarm, bryst, nyre); melanom
- Nephro-toksicitet: Guldsalte, Penicillamin, Ikke-steroide antiinflammatoriske; Litium, heroin
- Allergens: Insektbid; Slange bid Antitoxinserum
- Infektionssygdomme
- Bakterier: post-infektiøs glomerulonefritis; fra en inficeret shunt; bakteriel endokarditis, lue
- Viral: hepatitis B og C, HIV, Epstein-Barr, Herpes zooster
- Protozoar: malaria
- Helminths: schistosomer, filarias
- Familiemedlemmer: Alport syndrom, Fabry sygdom
- Andre: Toxæmi af graviditet (Pre-eclampsia); Malign hypertension
Hos små børn forårsages det nefrotiske syndrom i 90% af tilfældene af glomerulonephritis med minimal læsioner eller ved fokal og segmentel glomerulosklerose. Denne procentdel falder til 50% hos børn over 10 år.
Hos voksne er det nefrotiske syndrom hyppigere forårsaget af en membranøs glomerulonephritis efterfulgt af forekomst af fokal og segmental glomerulosclerose og glomerulonefritis ved minimal skade. Ca. 30% af voksne med nefrotisk syndrom har en systemisk sygdom (diabetes mellitus, amyloidose, systemisk lupus erythematosus eller neoplasmer, især af tyktarm eller lunger).
I pædiatrisk alder er det nefrotiske syndrom mere almindeligt blandt mænd, mens i voksenalderen er forekomsten mellem de to køn ensartet.
Hvordan opstår symptomerne og komplikationerne af det nefrotiske syndrom?
Øget væggennemtrængelighed af glomerulære kapillærer
↓
Overførsel af protein til urinen (proteinuri)
↓
Reduktion af plasmaproteiner (hypoproteinæmi eller hypoprotidæmi eller hypoalbuminæmi)
_______________________ | _______________________
| Reduktion af onkotisk eller kolloid-osmotisk blodtryk ↓ Udseende af imposing edemas + hypovolemia ↓ Reduktion af renal blodgennemstrømning ↓ Forhøjet reninsekretion med aktivering af renin-angiotensinsystemet og øget frigivelse af aldosteron ↓ salt- og vandretention og ødemforværring + mulig mild hypertension + stigning i glomerulær filtreringshastighed ↓ nephron slitage på grund af funktionel overbelastning | | Øget kompensatorisk syntese af lipoproteiner i leveren + urin tab af nogle faktorer, der regulerer lipidmetabolisme ↓ Hyperlipidæmi (stigning i plasma triglycerid, LDL og VLDL værdier) ↓ Lipiduri (øget koncentration af lipider i urinen) + Øget kardiovaskulær risiko med accelereret aterosklerose |
I nærvær af nefrotisk syndrom er hovedproteinet fundet i urin albumin (selektiv proteinuri); Andre plasmaproteiner (ikke-selektiv proteinuri), såsom transferrin, koagulationsinhibitorer og hormonale bærere kan imidlertid også være til stede i varierende grader; tabet af disse elementer forklarer de mulige komplikationer af patologien (underernæring, infektioner, trombose, anæmi, svaghed). For eksempel producerer leveren som reaktion på reduktionen af plasmaproteiner en stor mængde fibrinogen. Hvis vi tilføjer det nyretab af antithrombin III og andre antikoagulerende faktorer, fremkommer der et billede af hyperkoagulabilitet, der ofte findes i nefrotisk syndrom. En komplikation med hyperkoagulerbarhed er den mulige trombose af renalven, ud over den generelle stigning i hjerte-kar-risiko. Tablet af transferrin letter anæmi i stedet, mens faldet i IgG og nogle komplementfaktorer, såsom Properdina, øger følsomheden overfor infektioner. Manglen på globulin, der binder Colecalciferol, fører til en ændring af metabolisme af vitamin D3 med nedsat intestinal absorption af calcium og sekundær hyperparathyroidisme.
terapi
Valget af terapi afhænger naturligvis af den sygdom, som det nefrotiske syndrom er en konsekvens og udtryk for.
Generelt involverer behandlingen administrationen af diuretika, eventuelt forbundet med infusion af humant albumin; denne tilgang har til formål at reducere ødem. Blandt de lægemidler, der er nyttige til modvirkning af proteinuri, husker vi ACE-hæmmere, især indikeret i tilfælde af nefrotisk syndrom forbundet med hypertension. Mulige ændringer af lipidmetabolisme kan korrigeres ved at tage lipidsænkende lægemidler, såsom statiner. Forøgelsen af trombotisk risiko kan korrigeres ved anvendelse af antikoagulerende lægemidler. Hvis nefrotisk syndrom er et udtryk for inflammatoriske sygdomme eller autoimmun ætiologi, kan patienten drage fordel af immunsuppressive lægemidler (ciclosporin) og steroide antiinflammatoriske lægemidler (corticosterider).
Dette er forbundet med sengelast, den samlede begrænsning af væskeindtag, indtagelsen af en hyposodisk og hypolipid diæt og afholdenhed fra lægemidler, der kan forværre nyreskade forbundet med det nefrotiske syndrom (kontrastmidler, antibiotika og NSAID'er som ibuprofen, naproxen og celecoxib).



