Hvad er vaskulitis
Vaskulitis: nøglepunkter- Vaskulitis er en betændelse i blodkarrene.
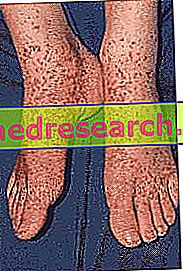
- Vaskulitis kan påvirke enhver form for blodkar, hvilket resulterer i et bredt spektrum af sygdomme, som kan variere meget i symptomer, sværhedsgrad og varighed.
- Diagnosen kan bekræftes af en biopsi af det involverede væv eller ved en angiografi.
- Behandlingen tager sigte på at mindske betændelse i blodkarrene og forbedre de berørte organers funktion.
diagnose
Vasculitis er almindelig for en heterogen gruppe af sygdomme, der hver især er defineret af specifikke betændelsesmønstre, der kendetegnes af:
- Type , størrelse og placering af de berørte blodkar
- Årsag og omfang af sygdommen
- Anerkendelse af særlige kliniske anomalier
- Mulig inddragelse af væv eller organer.
Diagnosen vaskulitis er baseret på medicinsk historie, fuldstændig fysisk undersøgelse og resultater af laboratorietests.
Blod- og urintest
Blodprøver udføres i tilfælde af aktiv vaskulitis. Resultaterne generelt tillader at fremhæve tegn på inflammation i kroppen, fremgår af:
- Høj erythrocytsedimenteringshastighed (ESR);
- Forøgelse af C-reaktivt protein (CRP);
- Anæmi;
- Forøgede hvide blodlegemer (især eosinofiler);
- Forhøjet blodpladetal.
Urinalyse kan afsløre abnormiteter, såsom tilstedeværelsen af hæmaturi og proteinuri (et tegn på vaskulitis, som påvirker nyrerne). Andre ændrede resultater kan fremkomme ved analyser, der vurderer graden af inddragelse af forskellige organer og deres funktionalitet.
Immunologisk test
Hver type vaskulitis kan producere et andet klinisk billede, men i mange tilfælde kan en immunologisk test differentiere, bekræfte og overvåge tilstedeværelsen af inflammation. Disse tests tillader at detektere høje niveauer af cytoplasmiske neutrofilantistoffer (ANCA) og dannelsen af immunkomplekser (Kawasaki-sygdom, Schonlein-Henoch purpura, etc.).
De tre vigtigste ANCA-associerede vaskulitis er:
- Wegeners granulomatose;
- Churg-Strauss syndrom;
- Mikroskopisk polyangiitis.
Andre former, såsom Behçet's sygdom og primær cerebral vaskulitis, er ikke forbundet med ændringer af specifikke hematochemiske indekser.
Diagnostisk billeddannelse
Hvis de større arterier, såsom aorta og dets hovedgrener, påvirkes, kan lægen vise et fald i blodgennemstrømningen gennem ikke-invasive billeddannelsesteknikker (røntgenbilleder, computertomografi og magnetisk resonans).
En angiografi kan vise karakteristiske mønstre af betændelse i de berørte blodkar. Under undersøgelsen indsættes et fleksibelt og tyndt kateter i en stor arterie eller vene og injicerer et kontrastmedium i blodet. Konturerne i blodkarrene er synlige på de resulterende radiografiske billeder, så vi kan vurdere, om disse er fortykkede, deformerede, obstruerede eller begrænsede.
Bioptisk diagnose
Den endelige diagnose af vaskulitis er etableret efter en biopsi af det berørte blodkar og det involverede væv eller organ (såsom hud, nyre eller lunge). Biopsiundersøgelsen gør det muligt for lægen at undersøge det lille stykke væv taget under mikroskopet for at vurdere tilstedeværelsen af tegn på inflammation.
behandling
Behandlingen af tilstanden afhænger af den specifikke form for vaskulitis, de involverede områder / organer og de generelle sundhedsforhold for patienten. Hvis sygdomsforvaltningen er tidlig, kan permanent skade undgås. Nogle typer vaskulitis er selvbegrænsende og kan forbedres spontant, mens andre generelt kræver lægemidler til at standse inflammation og undertrykke immunsystemet.
Nogle foranstaltninger kan omfatte:
- Steroider til at kontrollere betændelse. Behandlingen af mange typer vaskulitis er administrationen af et kortikosteroidlægemiddel, såsom prednison eller methylprednisolon, hvilket hjælper med at reducere inflammation. Dosis og varighed af terapi afhænger af omfanget og varigheden af vaskulitis. Bivirkninger kan være alvorlige og langsigtede, især hvis de tages i lang tid, kan de omfatte vægtforøgelse, diabetes og knogleudtynding (osteoporose).
- Narkotika til kontrol af immunsystemet. Tilfælde af vaskulitis, der ikke reagerer tilstrækkeligt på kortikosteroider, kan kræve behandling med cytotoksiske lægemidler. Disse virker ved at undertrykke cellerne i immunsystemet, som er ansvarlige for betændelse. Nogle eksempler omfatter azathioprin og cyclophosphamid. Nye lægemidler designet til behandling af andre autoimmune og inflammatoriske sygdomme kan bidrage til at dæmpe immunsystemets respons. Blandt disse er rituximab blevet godkendt til behandling af granulomatose og polyangiitis, cryoglobulinæmisk vaskulitis og mikroskopisk polyangiitis.
- Kirurgi . Berørte organer (såsom hjerte eller lunger) kan kræve specifik medicinsk behandling designet til at forbedre deres funktion under sygdommens aktive fase. Skader forårsaget af alvorlig vaskulitis kræver undertiden kirurgi. Dette kan f.eks. Involvere en nyretransplantation eller podning af en vaskulær bypass for at omdirigere blodgennemstrømningen.
I nogle tilfælde kan vaskulitis gå i remission og gentage når som helst. Langsigtet lægemiddelbehandling er ofte i stand til at kontrollere tegn og symptomer på kroniske former. Sjældent reagerer vaskulitis ikke på terapi; dette kan føre til handicap og endog patientens død.




